Замена коленного сустава показана при хроническом болевом синдроме и инвалидизации вследствие нарушения анатомии и функции коленного сустава, когда любые другие терапевтические методы неэффективны. Наиболее частыми причинами такого состояния являются деформирующий остеоартроз, ревматоидный артрит и посттравматический артрит.
- Деформирующий остеоартроз – возрастное дегенеративно-дистрофическое поражение суставного хряща. Он, как правило, развивается в возрасте 50 лет и старше. Вследствие размягчения хрящевой ткани, происходит трение костных поверхностей в суставе друг о друга, что вызывает боль и уменьшение объема движений.
- Для ревматоидного артрита характерно хроническое воспаление синовиальной оболочки сустава, которое со временем приводит к повреждению и истончению хрящевой ткани, развитию выраженного болевого синдрома и «скованности» движений.
- Посттравматический артрит — развивается вследствие травмы колена. Переломы костей и/или разрыв связок могут привести к воспалению суставного хряща, появлению боли и ограничению функции сустава.
Реже операция производится по поводу асептического некроза мыщелков бедренной кости, гонартроза с выраженным болевым синдромом, патологической (вальгусной или варусной) установкой конечности и нарушением ее функции, а также других заболеваний.
Показаниями к проведению операции являются невозможность терапевтической коррекции следующих состояний:
- Выраженная деформация области коленного сустава.
- Сильная боль и/или тугоподвижность в суставе, которые ограничивают повседневную деятельность больного (ходьбу, подъем по лестнице и т.д.)
- Умеренная или сильная боль в колене во время отдыха в дневное или ночное время.
Противопоказания к проведению операции:
Абсолютные:
- Патологии сердечно-сосудистой и дыхательной систем в стадии декомпенсации.
- Очаг инфекции в организме (тонзиллит, гайморит, отит, кариес и т.д.)
- Активный инфекционный процесс в коленном суставе.
- Неврологические заболевания с нарушением функции конечности.
- Нарушения периферического кровообращения любой этиологии.
Относительные:
- Ожирение III степени.
- Онкологические заболевания.
- Психологическая неготовность пациента к операции и послеоперационной реабилитации.
Предоперационная подготовка
Предоперационная подготовка включает сбор данных истории болезни полный медицинский осмотр, а также лабораторные и инструментальные исследования:
- Анализы крови (элементный и электролитный состав, свертываемость, групповая принадлежность, резус-фактор и т.д).
- Анализы мочи (общий, на инфекцию).
- Электрокардиограмма.
- Рентгенография грудной клетки.
- Рентгенография коленного сустава – позволяет определить степень его деформации.
- Магнитно-резонансная томография – производится для определения степени повреждения костей и мягких тканей в области коленного сустава.
Ход оперативного вмешательства:
Анестезиологическое обеспечение данной операции может быть различно и зависит от основного заболевания, сопутствующих патологий и возможных осложнений во время операции. Наиболее распространенными видами анестезии при замене коленного сустава являются наркоз (глубокий сон), спинальная или эпидуральная анестезия (отключение чувствительности в нижней части тела).
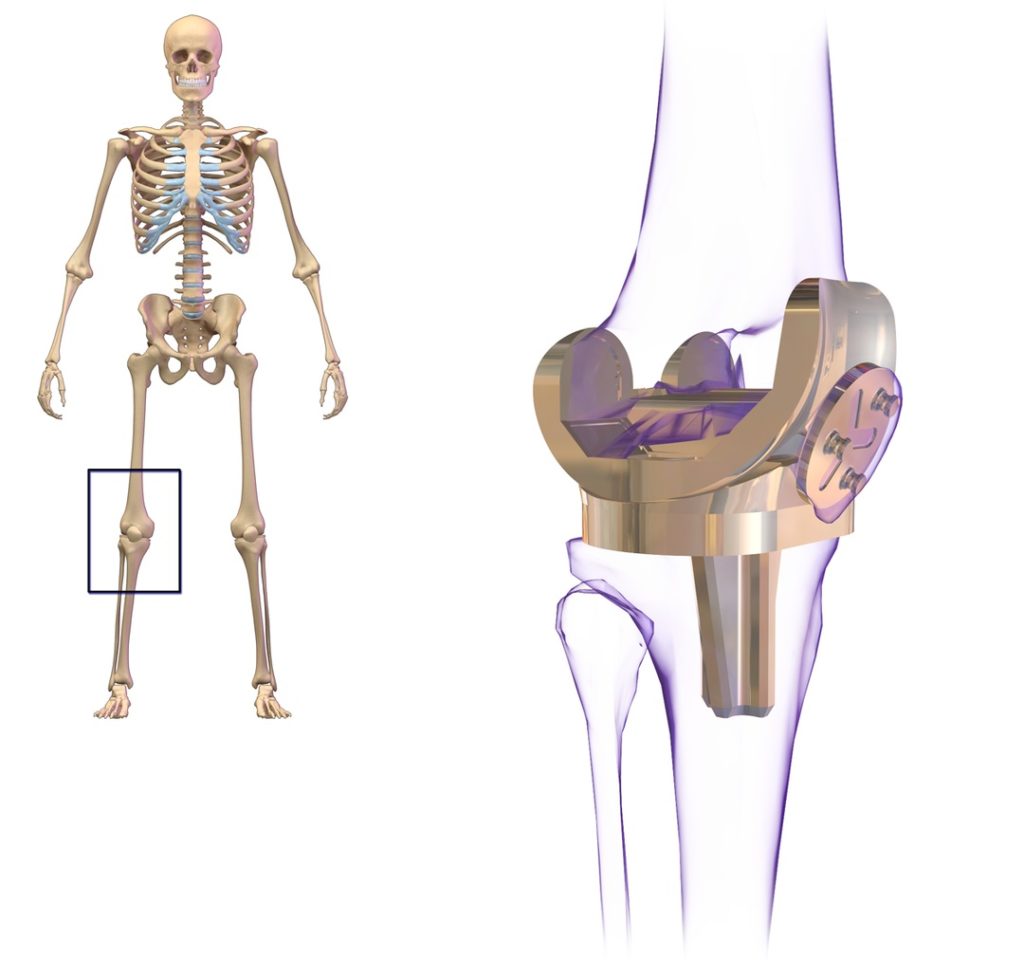
Длительность операции составляет примерно 1-2 часа. Доступ осуществляется через разрез на передней поверхности колена путем отделения сухожилия четырехглавой мышцы бедра от надколенника. Далее надколенник смещается в сторону, что позволяет обнажить область стыка дистального конца бедренной кости и проксимального конца большеберцовой кости. Удаляются хрящи и передняя крестообразная связка, иногда – и задняя крестообразная связка. Большеберцовая и малоберцовая коллатеральные связки сохраняются.
Концы большеберцовой и бедренной костей обтачиваются определенным образом. К ним фиксируются металлические детали эндопротеза, чаще с помощью полиметилметакрилата (ПММА). Существуют альтернативные методы бесцементной фиксации эндопротеза, такие как остеоинтеграция (врастание костной ткани в пористую металлическую вставку).
Целью операции является не только постановка имплантата, но и исправление деформаций в области сустава, укрепление его связочного аппарата, восстановление достаточного диапазона движений и опорной функции конечности.
Частичная замена коленного сустава.
Данное оперативное вмешательство производится достаточно редко (у 10-30% пациентов) в случае поражения только на одного из отделов сустава (медиального или латерального). Преимуществами такой операции перед полной заменой коленного сустава является меньшее повреждение связочного аппарата, меньший риск инфекционных осложнений, более короткий период послеоперационной реабилитации. Но частичная замена сустава не гарантирует полного избавления от болей, а изнашивание протеза происходит гораздо быстрее.
Выбор того или иного вида оперативного вмешательства производится с учетом характера основного и сопутствующих заболеваний, возраста пациента, интенсивности клинических проявлений, а также возможности полноценной реабилитации в послеоперационном периоде.
Статистические данные («The Journal Of Bone & Joint Surgery», декабрь 2007 г.)
- В период с 1971 по 2003 год отмечено увеличение количества операций тотального эндопротезирования коленного сустава более чем в 4 раза.
- Отмечено увеличение доли оперативных вмешательств по поводу деформирующего остеоартроза: с 51% в 1971-1975 гг. до 92% в 2000-2003 гг.
- Значительно чаще эта операция производится у женщин.
- Доля молодых пациентов в общей группе возрастает.








































Odnoklassniki
VKontakte
Telegram
RSS