Острый коронарный синдром: что должны делать врачи и чем можем помочь сами
2015 год президент РФ Владимир Путин предложил назвать Национальным годом борьбы с сердечно-сосудистыми заболеваниями. Современные медицинские методики позволяют сделать эту борьбу успешной. Однако сердечные недуги — это та область, где благополучный исход, помимо высоких технологий, в нашей реальности решают также доступность этих технологий для больного, оперативность оказания медицинской помощи, правильные действия больного и его родственников и множество других факторов.
Что в силах сделать врачи и каждый из нас, чтобы спасти человека, у которого случился инфаркт миокарда, и о чем нужно знать, чтобы оперативно помочь больному, когда время идет на часы. Об этом «Pro Здоровью» рассказал доктор, который лично выполнил более 7 тысяч сердечно-сосудистых операций — директор Научно-практического центра интервенционной кардиоангиологии, лауреат Государственной премии, член-корреспондент РАН, профессор Давид ИОСЕЛИАНИ.
— Вы сами не раз говорили, что при остром коронарном синдроме (остром инфаркте миокарда), помощь должна оказываться в первые несколько часов. Расскажите, пожалуйста, как, на ваш взгляд, должен выглядеть современный алгоритм оказания неотложной медицинской помощи сердечному больному? Что происходит в реальности и насколько действительность отстает от идеала?
— Еще в мою бытность главным кардиологом Москвы, для борьбы с инфарктом мы внедрили догоспитальный тромболизис. Это современный стандарт. Специализированные бригады скорой помощи прямо у койки больного дома начинают лечение не только симптоматическое (введение обезболивающих), а вводят препарат, который растворяет тромб в сердце – это уже патогенетическое лечение, т.е. лечение причины, приведшей к инфаркту миокарда. Затем больного нужно доставить в стационар, выполнить ему коронарографию, то есть, исследование сосудов сердца и, при необходимости, восстановить нарушенное кровоснабжение сердца путем ангиопластики и стентирования.
Нужно понимать, что инфаркт – это процесс, растянутый во времени. Но не бесконечно. Какова причина инфаркта миокарда? Закупорка сосуда, который кровоснабжает мышцу сердца. На каком-то его участке появляется так называемая атеросклеротическая бляшка, мешающая току крови. На ней образуется тромб, частично или полностью закупоривающий сосуд и перекрывающий кровоток. Это и есть основной механизм, который приводит к сердечной катастрофе. Мышца начинает омертвевать. Если все необходимые процедуры выполнить в первый час, то большую часть страдающей от нехватки крови и кислорода мышцу сердца мы спасем от гибели. В редких случаях даже можно избежать классического инфаркта миокарда. Но, в любом случае, нужно успеть все необходимые процедуры выполнить в пределах первых 6 часов, чтобы максимально уменьшить зону повреждения. Поэтому, чем быстрее пациента привезут в специализированное учреждение, тем быстрее ему сделают кронароангиографию, которая дает возможность выявить, где закрыт сосуд, проведут ангиопластику и стентирование коронарных артерий. В результате будет восстановлен кровоток по этому сосуду.
— К сожалению, все эти необходимые медицинские манипуляции в нашей пока не относятся к обыденным медицинским процедурам. Далеко не всегда у нас к больному приезжают такие вот специализированные бригады «скорой помощи» и везут в центр, где есть современное оборудование и есть квалифицированные врачи. В обычной жизни нередко доставляют в ближайшую больницу, а там… делают, что могут…
— Да, во многих странах мира с высоким уровнем здравоохранения эндоваскулярные методы лечения острого инфаркта миокарда стали уже рутиной. Мы очень много времени с руководством «скорой помощи» уделяем этим вопросам, много уже сделано, но конечно, никто не отменял того положения, что больного надо везти в ближайшее лечебное учреждение.
Поэтому в наших реалиях большое значение имеет человеческий фактор. Надо чтобы пациент или его родственники попросили, настояли бы, в конце концов, чтобы больной был доставлен в центр специализированной помощи. Да, это предмет для разговора врача и пациента. Но вы вправе этого требовать. Сейчас в Москве уже больше 20-ти клиник, которые в полном объеме делают эндоваскулярные высокотехнологичные процедуры больным с сердечно-сосудистыми заболеваниями (ССЗ). И это огромный шаг в борьбе с инфарктом миокарда. Все возможные методы борьбы обязательно должны быть использованы.
— Часто, при виде человека, которому стало плохо, окружающие теряются. Что можно и нужно предпринять до приезда «скорой» при проблемах с сердцем?
— Положить под язык таблетку нитроглицерина. Если до этого препарат не использовали, то принимать с осторожностью, сразу лучше лечь, так как после приема нитроглицерина может резко снизиться артериальное давление. Еще рекомендую принять аспирин, потому что он один из безопасных препаратов — 350-500 мг максимум, если нет противопоказаний. И срочно вызывать «скорую помощь».
— А может человек сам почувствовать какие-то предвестники инфаркта или ощутить значимые симптомы ССЗ? На что обратить внимание?
— На любые непривычные проявления. Если, например, вчера он шел по лестнице или в горку спокойно, а сегодня ему не хватает воздуха или появляется боль, даже просто дискомфорт – это очень серьезный сигнал, говорящий о том, что сердце не справляется с нагрузкой и надо обратиться к врачу. Если чувствуете перебои в работе сердца, аритмию – тоже нужно насторожиться. Это может быть простая нехватка калия, а может – и предвестник грозного осложнения.
Если чувствуете, что с сердцем что-то не так, необходимо пройти, по меньшей мере, электрокардиографию, ультразвуковое исследование сердца, суточное мониторирование электрокардиограммы (это, когда мониторчик, следящий за работой сердца, с вами целые сутки и фиксирует работу органа в разных ситуациях – прим.ред.) и при отсутствии противопоказаний, пробу с физической нагрузкой. Все именно в такой последовательности – электрокардиограмма, ультразвуковое исследование, суточное мониторирование и нагрузочная проба.
— Интервенционная кардиоангиология – принципиально новая отрасль. В сознании неискушенного человека название ассоциируется с каким-то агрессивно-космическим вторжением в организм… А на самом деле?
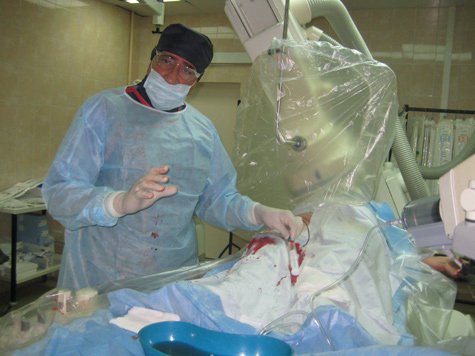
— На самом деле — никакой агрессии. Совсем наоборот, это «точечные» вмешательства, очень точные и малотравматичные. Интервенционная кардиоангиология сочетает в себе современную кардиологию, эндоваскулярную хирургию и рентгенологию. Другими словами, это не хирургическая операция в привычном смысле этого слова, а процедура на сердце и сосудах, во время которой используется не скальпель, а специальные катетеры, проводники, баллоны, стенты, которые могут достичь практически любого места в организме человека. Например, в сердце зонд вводится через маленький прокол кожи в области крупных сосудов.
Конечно, это сложнейшие процедуры, требующие высокого профессионализма всего персонала и наличия самой современной медицинской техники. Но они спасают пациентов, считавшихся ранее «неоперабельными».
Например, сейчас, мы освоили технологию по замене аортального клапана с одновременной установкой стентов, расширяющих сосуды при атеросклерозе. Учитывая, что многие пациенты, нуждающиеся в этих процедурах, пожилые, страдают еще и ишемической болезнью сердца, т.е,. атеросклерозом сосудов, кровоснабжающих сердце, мы лечим клапан сердца и одновременно восстанавливаем его кровоснабжение.
Кстати, эндоваскулярными методами сейчас можно лечить множество самых разных болезней, и отнюдь не только сердечных. К примеру, сейчас начали лечить артериальную гипертонию. Вы, наверное, знаете, что нередко причиной повышенного артериального давления являются больные почки или сосуды, снабжающие кровью этот орган. Дело в том, что сосуды, которые их питают, имеют нервные окончания, регулирующие давление во всем организме. С помощью катетеров проводят денервацию сосудов почек – нейтрализуют нервные окончания, и давление приходит в норму.
Думаю, что в скором времени эндоваскулярные операции получат значительно более широкое применение в гастроэнтерологии, онкологии, урологии, пульмонологии, неврологии и т.д. Ведь какие большие перспективы открываются в лечении тех или иных заболеваний, когда можно доставлять лекарства непосредственно к месту назначения.
— Однако всем известно, что эти оперативные вмешательства относятся к высокотехнологичным методам лечения. На них нужно получать квоту, ждать очереди, а потом, что греха таить, в клинике тебе могут сказать, что нет расходных материалов, значит, опять надо ждать или платить… А ведь часто таким больным медлить нельзя.
— Да, проблемы есть. В некоторых клиниках действительно могут сказать, что нет стентов, нет чего-то еще… Но это, изредка, бывает лукавством. И здесь пациенту и его родственникам самим нужно быть тверже и выяснять все до конца. Что касается нашего центра, то я с полной ответственностью могу сказать, что наша клиника еще ни одному больному не отказала в связи с отсутствием расходного материала или чего-то еще.
Есть еще один важный момент. Во многих поликлиниках терапевты и кардиологи имеют, ну, уж очень консервативные взгляды и мягко говоря, не советуют больным подвергаться этим процедурам, представляют информацию в искаженном виде, говорят, что каждый второй умирает от стентирования. Рекомендуют ехать за границу для проведения подобных операций. С полной ответственностью могу заявить, что в большинстве наших ведущих московских клиник многие из этих процедур стали рутинными, с низким количеством осложнений и летальности. У нас в Центре смертность от хирургических операций на сердце составляет примерно 1.5%, а при стентирования меньше — 0,1%.
Поэтому, в связи с вышесказанными проблемами с поликлиниками, лично я не могу сказать, что идет огромный поток больных из поликлиник с направлением. Летом и вовсе этот ручеек практически иссякает, все в отпусках, на дачах. Следовательно, высокая вероятность того, что, пациент в это время года значительно проще, без очереди, может оказаться на операции. Мы не останавливаем операции в летний период, наоборот, летом активно привлекаем тех, кто стоял в очереди, чтобы ускорить помощь. К тому же, я не могу сказать, что летом проводить ангиопластику хуже, чем осенью или зимой.
— Конечно, никому не хочется доводить ситуацию до критической точки. Что действительно полезно, а что вредно нашему сердцу?
— Мы все переедаем, получаем значительно больше калорий, чем нам нужно. Поэтому особое внимание — на рацион. Если вам больше 30 лет, ваша пища не должна быть жирной, не стоит увлекаться мучным. Я не говорю — совсем не есть. Все хорошо в меру. Свинина – пожалуйста. Но не каждый день.
Но самое главное – это даже не что вы едите, а как. Если в девять-десять вечера вы поели и легли спать, хоть бы вы даже съели бриллианты, ничего хорошего из этого не выйдет. Старайтесь вообще ничего не есть после 7-8 часов вечера, разве что, кефир или йогурт. И ни в коем случае после еды нельзя ложиться, даже днем.
Если у вас лишний вес, постарайтесь просто похудеть. Ну и, всеми силами избегайте гиподинамии. У меня есть пациенты, которых я просто посадил на велотренажер. И у них без всяких лекарств нормализовалось давление, достаточно хорошо ведет себя сахар. Гиподинамия – это страшно.
Среди видов спорта для укрепления сердца и сосудов наиболее физиологичны плавание, велосипед, бег. Я лично не большой сторонник просто ходьбы. Ты же не находишь 40 км! А многие прошлись и думают, что дали организму нагрузку. Это не нагрузка, это прогулка.
Категорически необходимо перед тем, как начать заниматься собой, пройти обследования, особенно после 30 лет. Может у вас скрытая форма заболевания сердца? Мы, кстати, у многих выявляем скрытую ишемическую болезнь, недостаточность кровоснабжения. Если такой человек пойдет бегать-прыгать, он очень быстро может допрыгаться до инфаркта.
— Какие-то препараты с профилактической целью принимать нужно?
— Считаю, что после 40 лет нужно принимать аспирин. Рекомендую Тромбо Асс. Ацетилсалициловая кислота мягко разжижает кровь, снижает ее вязкость, улучшает микроциркуляцию. Конечно, если нет язвы, геморроя и других противопоказаний к применению данного препарата. Но нужно учитывать, что перерывы делать нельзя. Это может быть опасно из-за скачков в свертываемости крови.
— Ну, а алкоголь?.. Одни специалисты разрешают, другие категорически запрещают…
— Я был одним из первых в нашей стране, кто говорил, что малые дозы алкоголя – это профилактика атеросклероза. Но я не первооткрыватель. Американцы в конце 40 годов прошлого века проделали очень серьезную работу. Они проводили вскрытие и изучали организм пьяниц, которые уходили в мир иной. Так вот, у пьющих людей были абсолютно чистые сосуды, не тронутые. Было мнение, что они просто рано умирали и не доживали до атерослероза. Отнюдь не так. Эти люди уже в преклонном возрасте имели нормальные коронарные артерии. Теперь уже доказано, что алкоголь в малых дозах – противник атеросклероза.
— 50 мл красного сухого вина в день?
— Я не сторонник вина. Чтобы был какой-то профилактический эффект, должен быть и какой-то объем. 150 мл для здорового человека – это ничего. Другое дело, что наш брат не знает разницы между 150 мл и полулитром…
Кстати
После 40 лет каждый хотя бы раз в год должен снять электрокардиограмму, сделать ультразвук, ЭКГ во время нагрузки, провести суточное мониторирование и проверить холестерин.
Центры, где можно сделать эндоваскулярные высокотехнологичные процедуры больным с сердечно-сосудистыми заболеваниями
Научно-практический центр интервенционной кардиоангиологии, НИИ скорой помощи им.Н.В.Склифосовского, Городская клиническая больница (ГКБ) им.С.П.Боткина, ГКБ №№ 1, 7,11, 12, 15,20, 23,36, 57, 64,81, госпиталь для ветеранов войн № 3.







































Старичек-Боровичек
13.07.2015 в 14:41
Уважаемый профессор!
Мне 66 лет Инфаркт у меня ( с установкой 3-х стентов) уже 3 года.Сделали агиопластику и стентирование в ГКБ№23. Отлично сделали. Сечас у меня новое сердце.
Вопрос: Пешая прогулка в 10 000 интенсивных шагов в день, это нормальная нагрузка для моего сердца в 66лет? Или надо больше?