Бородавка (verruca) — вирусное доброкачественное новообразование кожи, в основе которого лежит пролиферация эпидермиса и сосочкового слоя дермы.
Этиология и патогенез бородавки
Возбудитель бородавки — фильтрующийся вирус Tumefaciens verrucarum. Передача инфекции происходит непосредственно от человека к человеку, через предметы домашнего обихода и самопрививкой (расчесы и так прочее); наблюдаются семейные заболевания и вспышки заболевания у школьников.
Инкубационный период 4—5 месяцев. Появление или исчезновение бородавки после психической травмы и эффективность лечения их гипнозом указывают на роль центральной нервной системы в патогенезе заболевания.
Патогистология

Рисунок 6. Бородавка простая. Микроскопическая картина: избыточное ороговение наружных отделов эпидермиса (желтого цвета), разрастание базальных отделов эпидермиса в виде сосочков (зеленого цвета). Окраска по Ван-Гизону.
Патогистология — утолщение слоев эпидермиса, гиперкератоз, выраженный акантоз, сопровождающийся сильным развитием сосочкового слоя дермы (рисунок 6). В инфицированных клетках обнаруживают включения, содержащие большое количество дезоксирибонуклеиновой кислоты. В эпителиальном слое некоторых бородавок обнаруживали шипики малины, шиповника, кристаллы асбеста («асбестовые бородавки»), возможно явившиеся источником занесения вирусной инфекции.
Клинические формы бородавки
а) обыкновенная, или простая бородавка;
б) плоская, или юношеская бородавка;
в) остроконечная бородавка или остроконечная кондилома.
Обыкновенная бородавка (v. vulgaris)
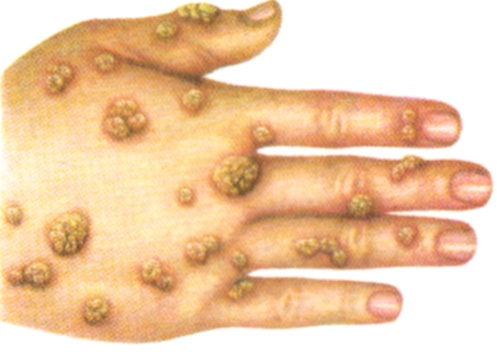
Обыкновенная бородавка (v. vulgaris) — плотное образование округлой формы, величиной 3—10 мм, четко отграниченное от окружающей здоровой кожи и возвышающееся над ней на 2—5 мм; цвет ее сероватый или желтоватый; поверхность шероховатая; воспалительные явления отсутствуют. На некоторых бородавках можно отметить перетяжку у основания, придающую им грибовидную форму. Бородавки располагаются чаще изолированно, но бывают сливные бляшечные формы; локализуются чаще на тыле кистей, тыльной и боковых поверхностях пальцев рук (рисунок 2), реже на ладонной поверхности, лице, волосистой части головы. При локализации в околоногтевой бороздке и распространении под ноготь бородавки могут повести к постепенному отделению ногтя от ногтевого ложа. При образовании трещин в роговом слое бородавки могут вторично инфицироваться и воспаляться. На лице (главным образом на веках) и на шее бородавки нередко имеют форму нитей длиной до 1 см (v. filiformis), иногда заканчивающихся утолщением (старое название — acrochordon).
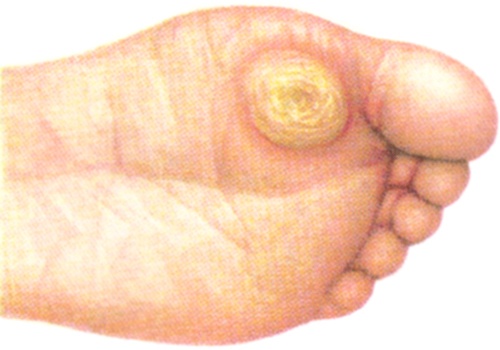
Обыкновенные бородавки на подошвенной поверхности стоп — так называемая подошвенная бородавка (v. plantaris) — локализуются преимущественно у головки метатарсальной кости (рисунок 5) и в области пятки и отличаются болезненностью при давлении и резистентностью к лечению. В отличие от мозоли, они состоят не из сплошной роговой массы, а из пучка нитевидных сосочковых разращений, окруженного гипертрофированным роговым слоем в виде валика.
Плоская, или юношеская бородавка (v. plana, v. juvenilis)
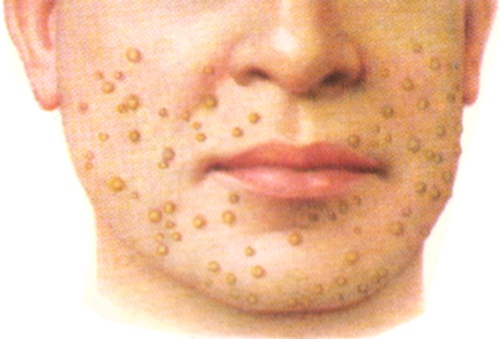
Плоская, или юношеская бородавка (v. plana, v. juvenilis) имеет вид уплощенной папулы, незначительно выступающей над уровнем здоровой кожи; очертания — четкие округлые или полигональные, окраска — телесная, желтоватая или сероватая, поверхность иногда блестящая, чаще матовая. Плоские бородавки обычно располагаются изолированно на лице (рисунок 1) и тыле кистей, но встречаются и сливные формы крупных размеров с фестончатыми очертаниями. Воспалительные явления отсутствуют. Болеют люди молодого возраста, особенно школьники.
Остроконечная бородавка (v. acuminata, condyloma acuminatum)
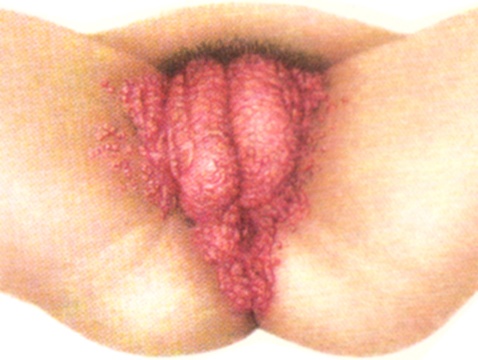
Остроконечная бородавки (v. acuminata, condyloma acuminatum) первоначально имеет вид очень мелкой плоской папулы бледно-розового цвета, затем она принимает сосочкообразный вид; при сильном разрастании одиночных элементов, особенно при слиянии их, возникают обширные вегетации, напоминающие по внешнему виду петушиный гребень или цветную капусту. Они характеризуются ярко-розовым или красным цветом, мягкой консистенцией, дольчатой с глубокими щелями поверхностью, узким основанием в виде ножки. Остроконечные бородавки развиваются главным образом на участках кожи, подвергающихся длительному раздражению и мацерации: на наружных половых органах (рисунок 4), в паховых и межъягодичной складках, околоанальной области.
Термин «бородавка» применялся также для обозначения патологических образований на коже другой этиологии; таковы трупная бородавка (v. necrogenica). Эпидермодисплазия верруциформная, перуанская бородавка.
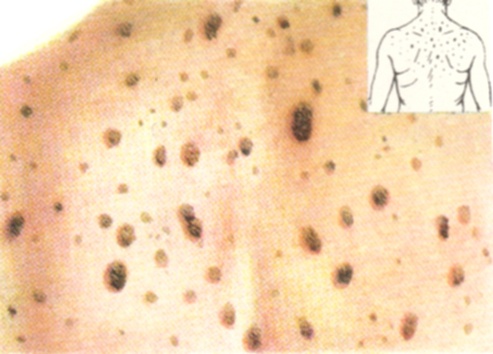
Не связаны с вирусной инфекцией также старческие бородавки, или себорейные (v. senilis, v. seborrhoeica). Они представляют собой, по-видимому, поздние невусы, развивающиеся у людей пожилого возраста. Имеют вид плоской, резко отграниченной папулы или бляшки величиной 0,5—2 см, округлой или овальной формы, серого, коричневого или черного цвета (рисунок 3), поверхность папулы покрыта рыхлыми, пропитанными кожным салом роговыми массами. Старческие бородавки чаще локализуются на висках, щеках, в окружности глаз, на туловище. Гистологически при старческих бородавках: глубокие межсосочковые врастания эпидермиса, содержащего местами роговые шары; удлинение сосочков дермы и их деформация; роговой слой гипертрофирован; в дерме могут быть изменения, свойственные старческой дистрофии.
Диагноз
Диагноз в большинстве случаев не представляет затруднений, однако в ряде случаев бородавки приходится дифференцировать с заболеваниями, близкими по клиническим проявлениям на коже. В таких случаях дифференциальный диагноз основывается на клинико-морфологической характеристике отдельных форм (смотри таблицу).
|
Название |
Преимущественная локализация |
Клиническая картина |
Гистологические изменения |
|---|---|---|---|
|
Бородавка обыкновенная |
Тыл кистей, пальцы рук, лицо, волосистая часть головы |
Округлые плотные возвышающиеся над кожей узелки серо-желтого цвета с шероховатой поверхностью |
Гиперкератоз, местами с паракератозом, акантоз в виде массивных сходящихся к центру Б. выростов, папилломатоз. В шиповидном и зернистом слоях большие вакуолизированные клетки, содержащие включения из ДНК |
|
Бородавка плоская |
Лицо, тыл кистей |
Мелкие уплощенные папулы цвета нормальной кожи или желтовато-коричневые, округлые или полигональные, едва выступающие над уровнем кожи, имеющие обычно гладкую поверхность |
Гиперкератоз без паракератоза, акантоз, гранулез; папилломатоза нет. В роговом, зернистом, шиповидном слоях выраженная вакуолизация клеток, которые часто значительно увеличены в размерах, с признаками пикноза. Роговой слой имеет вид так наз. плетеной корзины |
|
Бородавка подошвенная |
Подошвенная поверхность стоп |
Напоминающие мозоль плотные образования из пучков нитевидных сосочков, в центре покрытых или окруженных валиком из мощных роговых наслоений, болезненные |
То же, что при Б. обыкновенной, но более выражены гиперкератоз и паракератоз, а также вакуолизация клеток |
|
Бородавка остроконечная (кондилома остроконечная) |
Наружные половые органы, пахово-бедренные, межъягодичные складки, область ануса |
Мелкие сосочкоподобные папулы на ножке, расположенные близко друг к другу, напоминающие петушиный гребень, розового цвета, мягкой консистенции |
Гиперкератоз незначительный, паракератоз, выраженный акантоз с удлинением эпидермальных отростков, папилломатоз с выступающими над уровнем кожи сосочками. Вакуолизация клеток мальпигиева слоя выражена |
|
Бородавка старческая (себорейная) |
Виски, щеки, туловище |
Плоские округлые 0 ,5—2 см в диаметре папулы, покрытые рыхлой серо-черной роговой массой, пропитанной кожным салом |
Гиперкератоз, акантоз гл. обр. за счет разрастания эпидермиса кверху в виде толстых переплетающихся полос эпителиальных клеток, окруженных островками соединительной ткани; кистозные включения роговых масс (роговые шары); папилломатоз |
|
Верруциформная эпидермодисплазия Левандовского — Лютца |
Тыл кистей, стоп, лицо, шея |
Плоские мелкие или выступающие над поверхностью кожи гиперкератотические папулы, сливающиеся на отдельных участках в бляшки |
То же, что при плоской Б., но в ядрах вакуолизированных клеток более выражены пикноз и фрагментация, атрофия зернистого слоя кожи, в ряде случаев возможно превращение в базалиому или эпителиому |
|
Верруциформный акрокератоз Хопфа |
Тыл кистей |
Множественные сливающиеся гиперкератотические папулы, напоминающие обыкновенные Б. |
Гиперкератоз, нет паракератоза, гранулез, акантоз; вакуолизации клеток нет |
|
Дарье болезнь (веррукозная форма) |
Тыл кистей, конечности, грудь, межлопаточная область, лицо |
Гиперкератотические или покрытые коркой узелки, сливающиеся и образующие бородавчатые разрастания |
Гиперкератоз, акантоз, папилломатоз, дискератоз с формированием круглых телец и зерен, образование лакун —внутридермальных щелеподобных пузырьков |
Прогноз излечения бородавок
Прогноз в отношении излечения, как правило, благоприятный. Старческие бородавки, подвергающиеся травматизации, могут обнаруживать тенденцию к злокачественному превращению.
Лечение бородавок
Одиночные обыкновенные и плоские бородавки могут быть удалены электрокоагуляцией, диатермокоагуляцией, замораживанием жидким азотом, снегом угольной кислоты, крепкими кислотами, жидкостью Гордеева. При множественных бородавках уничтожение первой (материнской) нередко ведет к исчезновению остальных. Иногда отмечается эффект после 3 — 7 смазываний свежим соком чистотела. Внутрь назначают магнезиальные соли или препараты мышьяка.
Имеется ряд сообщений об исчезновении плоских бородавок после 7—8-дневного применения внутрь ауреомицина по 1 г в сутки. С успехом применяют терапию внушением.
Для лечения подошвенных бородавок применяют хирургическое иссечение, электрокоагуляцию, введение под основание бородавки 2—3 мл 1% раствора новокаина, ионофорез с 10% раствором новокаина.
Остроконечные бородавки в начальной стадии развития могут исчезнуть после применения вяжущих и дезинфицирующих средств; более крупные остроконечные бородавки уничтожают теми же разрушающими средствами, что и обыкновенные. Показано также выскабливание острой ложкой с последующим прижиганием основания раствором нитрата серебра; в ряде случаев эффективно смазывание остроконечных бородавок 10—20% спиртовым раствором подофиллина, а также припудривание порошком сабины пополам с квасцами или резорцином.
Себорейные бородавки в лечении не нуждаются. Необходимо избегать их травматизации. В косметических целях можно удалить отдельные бородавки с помощью диатермокоагуляции.
Литература
- С. П. Архангельский, Ю. К. Скрипкин; составитель таблицы С. С. Кряжева.
- Большая Медицинская Энциклопедия, под редакцией Петровского Б.В., 3-е издание.











































Odnoklassniki
VKontakte
Telegram
RSS